- 受付時間:平日9:00~17:00(土・日・祝日を除く)
- 06-6456-5223/大阪
- 03-6740-6001/東京
医療従事者向けお役立ち情報
コラム
2025.07.16
【感染症内科ドクターの視点シリーズ⑫】高齢者の肺炎を防ぐ鍵 肺炎球菌ワクチンの最新動向と接種戦略
萩谷英大先生は、感染症の診断・治療と制御・対策、薬剤耐性、感染症の流行調査など、幅広い専門分野に精通されています。実際の現場で感染症診療や感染制御に従事すると同時に、研究活動にも注力されています。今回は、加齢による肺炎リスクの増加と肺炎球菌の特徴、最新の肺炎球菌ワクチンの種類や効果、そして国内外の接種推奨をわかりやすく解説いただき、高齢者の健康寿命を守るためのワクチン戦略の見直しについてご紹介いただきます。
肺炎の起炎菌ナンバーワンは肺炎球菌!
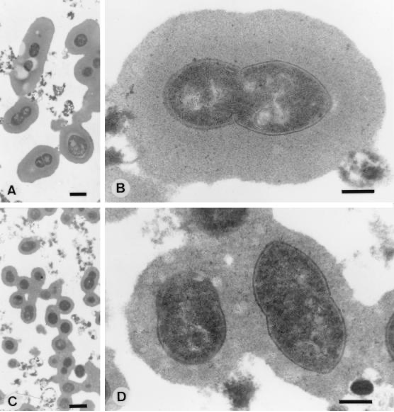
なんといっても肺炎球菌は、肺炎の原因微生物として最重要です。 菌体外に莢膜を持ち、好中球などの免疫細胞の貪食から逃れるメカニズムを有するため、特に免疫が未熟な乳幼児や免疫力が低下した高齢者では発症・重症化のリスクが高いことが報告されています。図は肺炎球菌の電子顕微鏡画像ですが、分厚い莢膜を有しており、いかにもヒトの免疫に抵抗性が高いことが想像されます[4]。
肺炎球菌感染症は、日本を含む多くの国々で重大な公衆衛生上の課題であり続けています。Global Burden of Diseasesという世界の医療・保健データベースより33菌種・11カテゴリーの細菌性疾患のデータを抽出した論文では、細菌性感染症のなかで肺炎球菌は黄色ブドウ球菌・大腸菌に次いで第3位の死亡原因であると報告されています[5]。早期死亡によって失われた可能性のある生存年数を指す指標(YLL: Years of Life Lost) は第1位であり、人類にとって肺炎球菌感染症が大きな脅威であることが一目瞭然です。
肺炎球菌が引き起こす感染症とは
その名の通り、肺炎の代表的起炎菌と認知されていることから肺炎球菌という名前が与えられていますが、実際には様々な感染症を引き起こします。臨床的に最も多く遭遇する可能性が高いのは髄膜炎です。重症度的には侵襲性肺炎球菌感染症(IPD, Invasive Pneumococcal Disease)が重要で、診断した際には5類感染症として保健所に届け出る必要があります。さらにIPDの最重症型として電撃性紫斑病を引き起こすということも知っておく必要があります。四肢末梢から体幹が進行性の壊死を起こすため、最終的に四肢切断を要することも少なくありません[6]。その他、腹膜炎を起こしたり、眼内炎[7]を起こすなど、実際にはかなり多彩な臨床像を起こす細菌であり、様々な状況で考慮に入れるべき微生物です。
肺炎球菌ワクチン ~ニューモバックス vs. 結合型ワクチン~
このように頻度や疾病負荷が高い肺炎球菌感染症を予防するためにワクチンが開発されてきました。これまでに、2つの主要なワクチンが臨床使用されるに至っており、一つはT細胞非依存型の23価莢膜ポリサッカライドワクチン(PPSV23)であるニューモバックス、もう一つはT細胞依存型の結合型ワクチン(PCV)です(下図)。結合型ワクチンは、キャリアたん白と結合された多糖体によって、ヘルパーT細胞やメモリーB細胞による免疫記憶の誘導が可能となり、強い免疫応答を引き出せる点で優れています。
| 略式名称 | 名称 | 商品名 |
|---|---|---|
| PPSV23 | 23価莢膜ポリサッカライドワクチン | ニューモバックス |
| PCV7 | 7価結合型ワクチン | プレベナー7 |
| PCV13 | 13価結合型ワクチン | プレベナー13 |
| PCV15 | 15価結合型ワクチン | バクニュバンス |
| PCV20 | 20価結合型ワクチン | プレベナー20 |
日本では公費接種ワクチンとして使われたことからニューモバックスがよく知られていますが、免疫誘導性が弱いため十分な肺炎予防効果が期待できないことが明らかとなっています。多施設共同前向き研究では、肺炎球菌性肺炎全体に対するニューモバックスの予防効果は 27.4%にとどまり、ニューモバックスがターゲットとする血清型の肺炎球菌に対する予防効果も33.5%しか得られないことがわかっています[8]。
ニューモバックスに比べて結合型ワクチンであるPCVが優れている点をご紹介します。まず、70歳以上のニューモバックス既接種者に対するワクチン再接種の免疫原性比較試験をみてみます[9]。ニューモバックスを再接種した群とPCV13を再接種した群におけるオプソニン化貪食活性を比べてみると、PCV13再接種の方が、肺炎球菌貪食殺菌能の指標が有意に上昇することがわかりました。実臨床における感染予防効果をみたCAPiTA試験(Community-Acquired Pneumonia Immunization Trial in Adults)では、65歳以上の高齢者約85,000人を対象にPCV13とプラセボに無作為割り付けをして約4年間の肺炎球菌性市中肺炎の累積発症数をフォローしました[10]。その結果、肺炎球菌性肺炎は45.6%減少、非菌血症/非侵襲性肺炎球菌性肺炎は45.0%減少、侵襲性肺炎球菌感染症(IPD)は75.0%減少したと報告されています。
最新のワクチンであるPCV20(プレベナー20)は、従来のPCV13に加えて、重症化・アウトブレイク・薬剤耐性との関連が深い7つの血清型を追加カバーし、広範な感染予防が可能となりました。2024年の成人発症の侵襲性肺炎球菌(IPD)感染症由来株の血清型のうち約半数はPCV20でカバーされるという国内疫学データも明らかになっています(https://ipd-information.com/adult/overview/)。
肺炎球菌ワクチンにかかわる国内外のガイドライン・推奨
2024年9月に日本呼吸器学会 感染症・結核学術部会ワクチンWG/日本感染症学会ワクチン委員会/日本ワクチン学会・合同委員会が発表した資料(下図)では、PCV20導入に伴い、肺炎球菌ワクチンの接種戦略がシンプルになりました。誤解を恐れずに言うと、とにかく「PCV20を1回接種していればOK」と理解できるかと思います。ワクチン接種歴は患者さんごとにかなり多様なため一概にはまとめにくいですが、広範囲の血清型をカバーするPCV製剤を1回でも打っておくことが重要という結論になるかと思います。
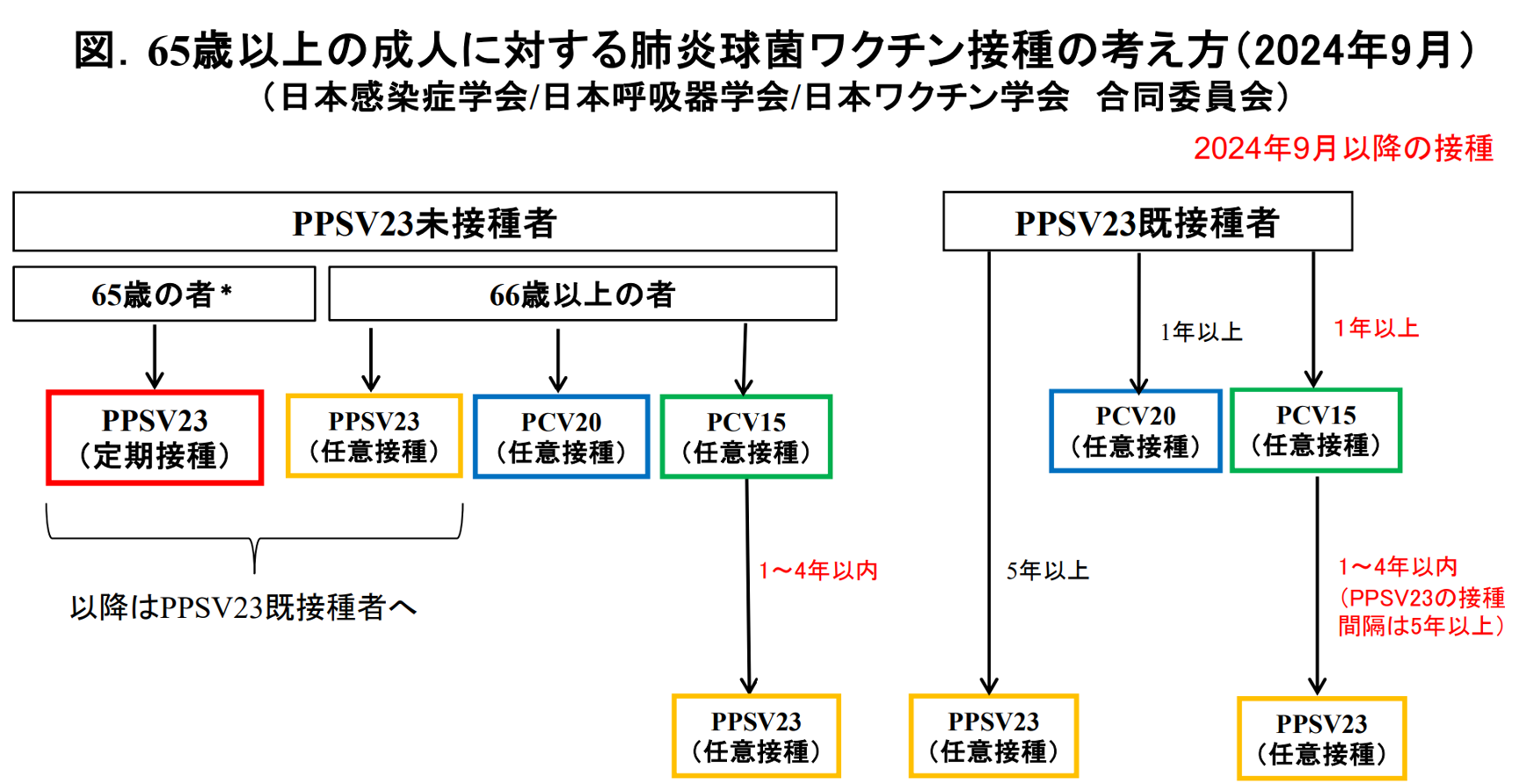
この他、日本老年医学会も「65歳以上の成人で接種を検討すべきワクチン」 にPCV20を明記していますし(https://www.jpn-geriat-soc.or.jp/tool/consider_vaccine.html )、米国CDCはPCVの接種推奨年齢を50歳に引き下げました[11]。ASCO(米国臨床腫瘍学会)ガイドラインでも成人(19歳以上)の担癌患者さんに推奨されるワクチンとしてPCV20が明記されています[12]。
多くの欧米諸国では高齢者やハイリスク患者に対するワクチン接種の費用補助制度が導入されており、肺炎球菌ワクチンを接種しやすい環境が整えられていると聞いています。一方で、日本では2024年4月以降、定期接種の対象が65歳時のニューモバックスに限定されており、PCVは任意接種扱いで自己負担となっています。臨床的に有効性が証明され、国内外のガイドラインでも推奨されるワクチンがあるにもかかわらず金銭的な理由によって接種が進まない現状を非常にもどかしく感じます。PCV接種によって、肺炎球菌感染症による疾病負担軽減、入院率低下、医療費削減など多くのアドバンテージが期待されますので、日本の予防医療制度が抜本的に改革されることを期待しています。
【文献】
[1]Glick HA, Miyazaki T, Hirano K, Gonzalez E, Jodar L, Gessner BD, et al. One-year quality of life post-pneumonia diagnosis in Japanese adults. Clin Infect Dis. 2021;73:283–90.
[2]Shah FA, Pike F, Alvarez K, Angus D, Newman AB, Lopez O, et al. Bidirectional relationship between cognitive function and pneumonia. Am J Respir Crit Care Med. 2013;188:586–92.
[3]Lowery EM, Brubaker AL, Kuhlmann E, Kovacs EJ. The aging lung. Clin Interv Aging. 2013;8:1489–96.
[4]Kim JO, Romero-Steiner S, Sørensen UB, Blom J, Carvalho M, Barnard S, et al. Relationship between cell surface carbohydrates and intrastrain variation on opsonophagocytosis of Streptococcus pneumoniae. Infect Immun. 1999;67:2327–33.
[5]Global mortality associated with 33 bacterial pathogens in 2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet (London, England) [Internet]. 2022 [cited 2025 Jul 3];400. Available from: http://dx.doi.org/10.1016/S0140-6736(22)02185-7
[6]Contou D, Sonneville R, Canoui-Poitrine F, Colin G, Coudroy R, Pène F, et al. Clinical spectrum and short-term outcome of adult patients with purpura fulminans: a French multicenter retrospective cohort study. Intensive Care Med. 2018;44:1502–11.
[7]Hagiya H, Aoki K, Tateda K, Otsuka F. Disseminated streptococcal endophthalmitis in two diabetic patients. Intern Med. 2015;54:1317–8.
[8]Suzuki M, Dhoubhadel BG, Ishifuji T, Yasunami M, Yaegashi M, Asoh N, et al. Serotype-specific effectiveness of 23-valent pneumococcal polysaccharide vaccine against pneumococcal pneumonia in adults aged 65 years or older: a multicentre, prospective, test-negative design study. Lancet Infect Dis. 2017;17:313–21.
[9]Jackson LA, Gurtman A, Rice K, Pauksens K, Greenberg RN, Jones TR, et al. Immunogenicity and safety of a 13-valent pneumococcal conjugate vaccine in adults 70 years of age and older previously vaccinated with 23-valent pneumococcal polysaccharide vaccine. Vaccine. 2013;31:3585–93.
[10]Bonten MJM, Huijts SM, Bolkenbaas M, Webber C, Patterson S, Gault S, et al. Polysaccharide conjugate vaccine against pneumococcal pneumonia in adults. N Engl J Med. 2015;372:1114–25.
[11]Kobayashi M, Leidner AJ, Gierke R, Xing W, Accorsi E, Moro P, et al. Expanded recommendations for use of pneumococcal conjugate vaccines among adults aged ≥50 years: Recommendations of the Advisory Committee on Immunization Practices - United States, 2024. MMWR Morb Mortal Wkly Rep. 2025;74:1–8.
[12]Kamboj M, Bohlke K, Baptiste DM, Dunleavy K, Fueger A, Jones L, et al. Vaccination of adults with cancer: ASCO guideline. J Clin Oncol. 2024;42:1699–721.

