- 受付時間:平日9:00~17:00(土・日・祝日を除く)
- 06-6456-5223/大阪
- 03-6740-6001/東京
医療従事者向けお役立ち情報
コラム
2025.01.20
【感染症内科ドクターの視点シリーズ⑦】治療だけではなく感染対策にもデ・エスカレーション(De-escalation)戦略を!【後編】
萩谷英大先生は感染症の診断・治療と制御・対策、薬剤耐性、感染症の流行調査など、幅広い専門分野に精通されています。実際の現場で感染症診療や感染制御に従事すると同時に、研究活動にも注力されています。前回のコラム「デ・エスカレーション戦略」の後半として、患者と医療従事者の双方にとってメリットがある感染対策を実践するための考え方について具体例を交えて解説していただきます。
前回は「標準予防策」の考え方についてお話をしました。学生のころから聞く「標準予防策」という言葉が持つ意味の理解が少しは進んだのではないかと期待しているところですがいかがでしょうか?さて今月はこの標準予防策と接触感染予防策の違いについて説明し、「感染対策におけるデ・エスカレーション(De-escalation)戦略」の導入方法についてご紹介したいと思います。この考え方を理解して実践することで、必要以上に長い隔離状態を予防することができ、病院と患者に対するメリットに貢献できることは間違いありません!
経路別感染予防策とは?
接触感染予防策を理解するために、経路別感染予防策についてお話をさせてください(表1)。病院内で問題になる微生物は多種多様ですが、それぞれの微生物においてヒトに感染する経路は異なります。例えば、MRSA(メチシリン耐性黄色ブドウ球菌)・ESBL(器質拡張型βラクタマーゼ)産生菌・VRE(バンコマイシン耐性腸球菌)・CRE(カルバペネム耐性腸内細菌目細菌)などの薬剤耐性菌やノロウイルスなどはヒトの手を介した接触で感染するため、接触感染症とされています。インフルエンザやRSウイルスなどは飛沫を介してヒトからヒトへ感染していくため、飛沫感染症とされます。さらに、結核・麻疹・水痘は、飛沫核というさらに小さい粒子でも感染していくことが可能なため、空気感染症に分類されています。このように、院内での感染対策を実施するべき微生物がどのような感染経路でヒトに感染していくのかをまずは理解することが重要です。
| 接触感染 | 薬剤耐性菌・ノロウイルス など |
|---|---|
| 飛沫感染 | インフルエンザウイルス・RSウイルス・新型コロナウイルス など |
| 空気感染 | 結核・麻疹ウイルス・水痘/帯状疱疹ウイルス(VZV) |
接触感染予防策とは?
接触感染予防策を実施するとはどういう意味でしょうか?前述のように薬剤耐性菌やノロウイルスは周囲への伝播力が強いため、標準予防策だけでは院内感染のリスクがヘッジしきれません。標準予防策は、「医療行為に伴う体液曝露を事前に予測し、個人防護具を適切に使用すること」でしたので、体液曝露の可能性がない問診・診察・検温・看護・ケアでは個人防護具を用いることはされません。しかしこうした微生物は患者環境にすでに濃厚に存在している可能性が高く、体液曝露リスクの有無にかかわらず感染予防のための対策が実施されるべきです。このような考え方に基づいて、患者ゾーンに入る際には手袋・エプロン(ガウン)±サージカルマスクを“必ず”着用するというのが接触予防策となります(図1)。
接触予防策を宣言した以上、患者ゾーンは感染対策を実施するべき微生物汚染の可能性がある環境という認識となり、ちょっとでもそのゾーンに入るためには手袋・エプロン(ガウン)±マスクを着用しないといけなくなります。想像してみてください。医師の方なら、日々の回診で患者さんの様子を確認するために訪室することでしょう。接触感染予防策を実施するということは、毎回の回診でこれらの個人防護具を着用しなければならないことを意味します。看護師の方なら、毎日の検温で部屋を訪問すると思いますが、こちらも毎回個人防護具の着脱をしなければなりません。ナースコールで呼ばれても、どれだけ急いでいても基本的には個人防護具を着用してから部屋に入ることが義務付けられる…これが接触感染予防策です。その他にも、リハビリ、栄養士、ソーシャル・ワーカーなど様々な職種が病棟では働いていますが、職種に関わらず患者ゾーンに入る際には個人防護具を着用しなければなりません。
図1.患者ゾーンのイメージ
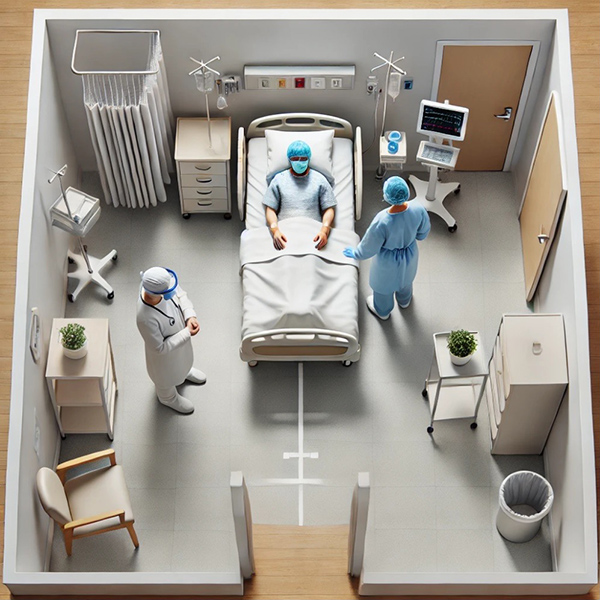
ChatGPTで作図
接触感染予防策の弊害
院内感染対策のために接触感染予防策を推進することは良いことです。ただ、同時に行き過ぎた接触感染予防策は様々な弊害を生み出すという認識を我々感染対策のプロは持つべきだと思っています。
例えば、金銭的な不利益を考えてみましょう。病院の個室は通常個室料金が発生します。通常、感染対策を理由として個室で管理することは病院都合ですので、個室料金を取ることはできません。個室料金は病院収入の一部ですので、接触感染予防策を推進しすぎると病院経営的にはあまりよろしくありませんね。ICTの立場的には、感染が拡大する方が病院経営に悪影響を与える可能性がある、という正論を突きつけたくなりますが、病院幹部の顔色をうかがいながらバランスをとる姿勢が必要かと思います。2024年度の診療報酬改定で、感染隔離加算(https://www.mhlw.go.jp/content/12400000/001224802.pdf)が新設されたことは、適切な患者隔離を実践することが担保されたという点ではICTにとっての大きな追い風でした。
もう一つ忘れてはならないのは、隔離されている患者心理への配慮です。大部屋で入院と思っていたら、(感染対策のために)個室に入れてくれた、ということであれば、もしかしたらラッキーと思っている患者さんもいるかもしれません。しかし、医師も看護師もあまり訪室してくれず、来たと思っても全身防護具で身を包んだ対応をされると疎外感を感じる患者さんがいるのも事実です。個室隔離されることで抑うつや不安を感じる患者さんがいるということはよく知られている事実です[1]。子供に対しても心理的にネガティブに作用する可能性も示唆されています[2]。
その他にも、診断のための検査やリハビリに支障が出ることもあるでしょう。接触予防策を実施するということには、こういったマイナスの側面が存在することをICTのメンバーは認識しておくべきではないでしょうか。
感染対策にけるデ・エスカレーション(De-escalation)戦略(図2)
そこで大事になってくるのが、デ・エスカレーションという考え方です。すなわち、相対的に感染リスクが高い場合には接触感染予防策を実施し、経過によって感染リスクが低減した際には標準予防策に切り替える、というアプローチです。具体的な事例をいくつか挙げたいと思います。
図2.感染対策にけるデ・エスカレーション(De-escalation)戦略

【事例1】
心臓血管外科で開心術を受けるために入院してきた患者さん。術前スクリーニング検査で鼻腔からMRSAが検出されました。術前はADLが良いため、大部屋に入院していただき標準予防策を実施しましたが、術後は、痛みやドレーン挿入などがありADLが落ちることで看護・介護の度合いが高くなることから接触感染予防策にエスカレーションしました。手術後3日でドレーン抜去も進みADLが回復した時点で、看護必要度が低下したと判断して標準予防策にデ・エスカレーションしました。
【事例2】
長期入院患者さんが発熱・下痢を発症し、便検査にてClostridioides difficile感染症と診断されました。メトロニダゾールによる内服加療を開始するとともに個室に移動して接触感染予防策を開始しました。5日後には便も固形化したため、大部屋に戻り標準予防策にデ・エスカレーションしました。
【事例3】
近隣の急性期病院に入院していた患者さんが転院してくることになりました。感染症の治療を長期にわたって受けていた方だったため、未検出の耐性菌の可能性を考えて、転院受け入れ時には個室隔離で接触感染予防策を実施しました。入院時に各種検体のスクリーニングを実施したところ2日目には耐性菌の保菌がないことが判明したため、標準予防策にデ・エスカレーションしました。
【事例4】
海外旅行中に交通事故で現地の医療機関に入院し、手術や集中治療を受けてきた患者さんが国際搬送で帰国することになりました。現地からの情報では特に耐性菌保菌情報はありませんでしたが、国内にはあまりない海外型耐性菌の可能性を考慮して、転入受け入れ時には接触感染予防策としました。便の薬剤耐性菌スクリーニングを実施して、陰性が確認できた時点で標準予防策にデ・エスカレーションしました。
いかがでしょうか?患者さんのADLや背景情報からの薬剤耐性菌の保菌リスクなどに応じて、柔軟に接触感染予防策から標準予防策に変更することを感染対策におけるデ・エスカレーション(De-escalation)戦略と表現していることがお分かりいただけましたでしょうか?このような考え方で日々の感染対策を実践していくことが、病院経営や患者心理に配慮した、ワンランク上の感染対策と考えています。
ここで重要なポイントは、感染対策のエスカレーション/デ・エスカレーションはだれが決めるべきなのか、ということです。皆さんの中には当然ICTとか感染制御部の人が指示してくれるんですよね?と思っている人もいることでしょう。ところが、大きな病院になるほど、一例一例の感染対策の実施状況を把握することは難しくなってきます。私としては、日々刻々と変化する患者さんの臨床状況を把握しているのは現場の医師・看護師ですので、現場判断としてエスカレーション/デ・エスカレーションを柔軟に判断していただければいいのではないかと考えています。そんなこと難しくてできません…という声を聴くことも多いですが、一人で悩む必要はありません。100%の正解はない事であり、それぞれの現場で働いている仲間と一緒に考えて決めるべきことだと思います。是非、日々の患者管理の一項目として、感染対策におけるデ・エスカレーション(De-escalation)戦略を意識していただけるとよいと思います。
【文献】
[1]Granzotto EM, Gouveia AM, Gasparetto J, Dantas LR, Tuon FF. Depression and anxiety in hospitalized patients on contact precautions for multidrug-resistant microorganisms. Infect Dis Health 2020;25:133–9.
[2]Alvarez EN, Pike MC, Godwin H. Children’s and parents’ views on hospital contact isolation: A qualitative study to highlight children’s perspectives. Clin Child Psychol Psychiatry 2020;25:401–18.

