- 受付時間:平日9:00~17:00(土・日・祝日を除く)
- 06-6456-5223/大阪
- 03-6740-6001/東京
医療従事者向けお役立ち情報
コラム
2025.09.08
【感染症内科ドクターの視点シリーズ⑬】
抗菌薬スペクトラムスコア
薬剤耐性菌対策を推進する新たな指標
萩谷英大先生は、感染症の診断・治療と制御・対策、薬剤耐性、感染症の流行調査など、幅広い専門分野に精通されています。実際の現場で感染症診療や感染制御に従事すると同時に、研究活動にも注力されています。今回はAMR対策の歴史を振り返り、抗菌薬のスペクトラムを定量化する「抗菌薬スペクトラムスコア(ASS)」の意義と活用について解説していただきます。また、岡山大学病院での実践例も交え、臨床現場での感覚とのギャップや、AST活用への可能性を探ります。
薬剤耐性菌対策は感染症対策の主軸であり、皆様の病院でも院内感染対策の一番のターゲットになっているのではないでしょうか。本稿では、まず初めに薬剤耐性(AMR; antimicrobial resistance)に関するこれまでの歴史を少し振り返り、抗菌薬適正使用を推進するために開発された“抗菌薬スペクトラムスコア”についてお伝えしたいと思います。
AMR対策の夜明けは、2015 年5月の世界保健機関(WHO)総会に遡ります。今から10年前のWHO総会において「薬剤耐性(AMR)に関するグローバル・アクション・プラン」が採択され、これを受けて、加盟各国は2年以内に自国のアクション・プランを策定することが求められました。日本でも早急に草案が練られ、2016年に「薬剤耐性(AMR)対策アクションプラン(2016-2020)」が発出され、同年開催されたG7伊勢志摩サミットでは主要アジェンダとして主要各国のリーダーが議論することとなりました。2023年のG7広島サミットでは「薬剤耐性(AMR)対策アクションプラン(2023-2027)」が提議され、現在はこれに準拠する形で医療現場のAMR対策が推進されています(https://www.mhlw.go.jp/content/10900000/ap_honbun.pdf)。
薬剤耐性(AMR)対策アクションプランの中では以下の通り6つのゴールが設定されています。このうち、「目標4:抗微生物剤の適正使用」に相当する活動が本稿で取り扱う抗菌薬適正使用となります。
目標1:普及啓発・教育
「国民の薬剤耐性に関する知識や理解を深め、専門職等への教育・研修を推進する。」
目標2:動向調査・監視
「薬剤耐性及び抗微生物剤の使用量を継続的に監視し、薬剤耐性の変化や拡大の予兆を適確に把握する。」
目標3:感染予防・管理
「適切な感染予防・管理の実践により、薬剤耐性微生物の拡大を阻止する。」
目標4:抗微生物剤の適正使用
「医療、畜水産等の分野における抗微生物剤の適正な使用を推進する。」
目標5:研究開発・創薬
「薬剤耐性の研究や、薬剤耐性微生物に対する予防・診断・治療手段を確保するための研究開発等を推進する。」
目標6:国際協力
「国際的視野で多分野と協働し、薬剤耐性対策を推進する。」
抗菌薬適正使用とは具体的には一体どういうことでしょうか?Simple and Conciseに表現すると「過不足ない抗菌薬治療」ということになろうかと思いますが、これでは全然わからないかもしれません。感染症診療では、感染臓器・微生物的視点からおおよその薬剤選択・治療期間が決定されており、抗菌薬適正使用とは「①抗菌薬のスペクトラム」と「②抗菌薬の投与期間」が標準的な範囲に収まるように配慮することを意味しています。以下、この薬剤のスペクトラムにフォーカスして、話を続けていきます。
抗菌薬のスペクトラムが広い(Broad)とか狭い(Narrow)というのは、いったいどのような物差しで比較されているのでしょうか?メロペネムは広域抗菌薬で、セファゾリンは狭域抗菌薬というのは誰しもが理解していると思いますが、そこにはどのぐらいの差(ギャップ)があるのでしょうか?医師によって、薬剤師によって、このあたりの感覚は少しずつ異なると思います。そして、この感覚の違いが抗菌薬適正使用の推進や施設間比較を邪魔しているのかもしれません。そこで、抗菌薬のスペクトラムを客観的に測定するために、特定の抗菌薬によってカバーされる微生物(細菌)の範囲(=スペクトラム)を定量化したスコアリング「抗菌薬スペクトラムスコア(ASS: Antimicrobial Spectrum Score)」が開発されてきました。これまでに3つの代表的な抗菌薬スペクトラムスコアが報告されていますので、以下詳細に解説します。
① Madaras-Kelly Spectrum Score(MKSS)
2015年に最初の抗菌薬スペクトラムスコアとして報告されたのがMKSSで、抗菌薬開始後早期(2〜4日)におけるデ・エスカレーションを評価する目的で作成されました[1]。米国退役軍人データを基に、Delphiプロセスに準拠して、多剤耐性化リスクなどを重みづけしながら、27の抗菌薬スペクトラムスコアが作成されました。その妥当性を評価するために、肺炎で入院した300名の患者さんに投与された抗菌薬レジメンについて、専門家判断との比較が行われ、デ・エスカレーション検出精度は感度96.2%・特異度93.6%と非常に高いことが報告されています。
② Antibiotic Spectrum Index (ASI)および修正ASI
次に2017年に報告された抗菌薬スペクトラムスコアがASIです。病院で使用される抗菌薬スペクトラムを定量化し比較可能なものにすることを目的に、抗菌薬適正使用の専門知識を持つ臨床医がスペクトラム活性に基づいて抗菌薬を分類して作成しました[2]。MKSSよりも実用的である一方、点滴治療からの経口切り替えを考慮していないなど不十分な点はありますが、その後の抗菌薬処方行動の調査等に活用されています[3]。さらに、その後、抗菌薬処方の臨床状況や期間を考慮した修正ASIも開発され、応用の幅が広がっています[4]。
③ Days of antibiotic spectrum coverage (DASC)
第3の抗菌薬スペクトラムスコアとして2022年にDASCが考案されました[5]。77の薬剤について、15の対象微生物に対する抗菌活性の有無に基づいて加算方式で抗菌薬スペクトラム(antibiotic spectrum coverage: ASC)の点数(2-15点)を付与し、これに投与日数を乗じて算出されたのがDASCとなります。抗菌薬のスペクトラムと投与期間(Days of Therapy: DOT)の両方を加味したスコアリングとなっており、今後の抗菌薬適正使用のベンチマークの一つとして有効活用されることが期待されています。
下表は各抗菌薬スペクトラムスコア(MKSS, ASI, ASC)における代表的なβラクタム薬系抗菌薬の点数を示したものです。縦方向に各薬剤を比較してみてください。皆さんがそれぞれ普段感じている各抗菌薬間のスペクトラムの違いと点数のギャップは同じぐらいでしょうか?もしくは異なるでしょうか?これが正解というのはありませんが、いずれのスコアリングもおおよそ私たちの感覚に近い点数が付与されているのではないかと思います。たとえばASCスコアを取り上げてみると、ペニシリン系抗菌薬においてアモキシシリン or アンピシリンが5点に対して、アモキシシリン/クラブラン酸は7点、ピペラシリン/タゾバクタムは11点となっており、たしかにスペクトラムが拡大するに応じてスコアの点数も増えています。一方で、セファゾリンが3点とアモキシシリン or アンピシリンよりも低い点数しか付与されていないのは臨床的な感覚とずれるかもしれません。またセフトリアキソンとセフタジジムが6点と同じ点数であることも臨床的な両薬剤の扱いとは異なるでしょうし、さらにセフィデロコルが5点とかなり低い点数しか付与されていない点は明らかに日本での認識とはずれていると思います。なお、3つのスコアリングは点数化のプロセスが全く異なるため、横方向(異なるスコア間)での比較は全く意味がありません。
| 抗菌薬 | MKSS | ASI | ASC |
|---|---|---|---|
| アモキシシリン or アンピシリン | 13.5 | 2 | 5 |
| アモキシシリン/クラブラン酸 | 29.5 | 6 | 7 |
| ピペラシリン/タゾバクタム | 42.25 | 8 | 11 |
| セファゾリン | 19.25 | 3 | 3 |
| セフトリアキソン | 25.25 | 5 | 6 |
| セフタジジム | 33.25 | 4 | 6 |
| セフェピム | 33.25 | 6 | 8 |
| セフィデロコル | 33.25 | 5 | 5 |
| メロペネム | 41.5 | 10 | 12 |
MKSS: Madaras-Kelly Spectrum Score(Madaras-Kellyスペクトラムスコア)
ASI: Antibiotic Spectrum Index(抗菌薬スペクトラムインデックス)
ASC: Antibiotic Spectrum Coverage(抗菌薬スペクトラムカバレッジ)
各スコアリングで取り扱われている薬剤のうち、代表的なβラクタム薬系抗菌薬のみを記載しています。
抗菌薬スペクトラムスコアと臨床的スペクトラム(医師・薬剤師が普段感じている抗菌薬活性)のギャップを完全に埋めることは難しいと思いますが、実際どの程度あるのでしょうか?私たちは、もっとも最近報告されたASCスコアに着目して、そのギャップの存在を検証してみました[6]。
日本国内の15病院に所属する18名の臨床薬剤師(抗菌薬適正使用支援を担当している、または担当経験のある者)を対象に、匿名のウェブ調査を実施しました。対象者には、国内で頻用される抗菌薬について1から15の点数(狭域から広域のスペクトラムに基づくランキング)を割り当てるよう指示をしました。ASCスコアの存在については知らせませんでしたが、大きなバイアスを避けるため、セフトリアキソンが15点満点中6点に相当することを例示しました。その結果、広域ペニシリン、セファロスポリン系およびカルバペネム系抗菌薬のASCスコアは、薬剤師が付与した点数と比較的よく一致していました(図1)。しかし、狭域ペニシリン、アミノグリコシド系およびフルオロキノロン系抗菌薬において顕著な乖離がみられ、ASCスコアが高いポイントに偏る傾向がありました。また、高度薬剤耐性菌に対する切り札的薬剤として知られるチゲサイクリンとホスホマイシンも、ASCスコアが高く、薬剤師が付与した点数は低い傾向にあることがわかりました。
図. ASCスコアと感染症専門薬剤師の点数比較
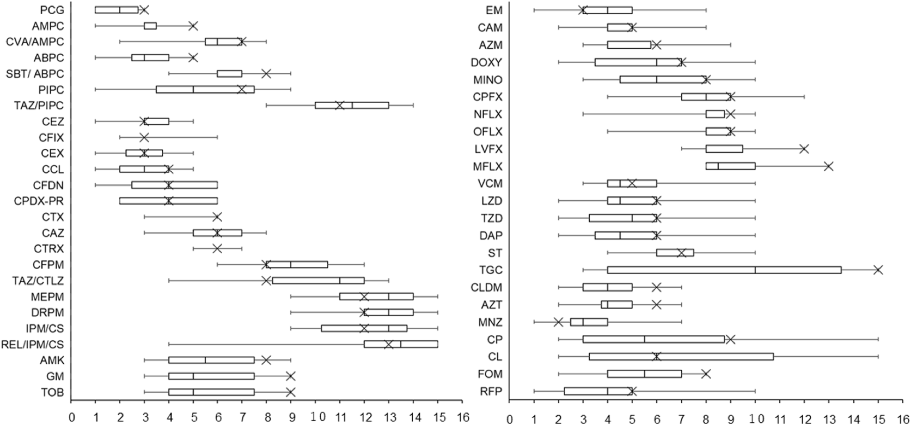
×は文献上のASCスコア、箱ひげ図は回答者のばらつきを中央値と四分位範囲で示しています。詳細は文献[6]を参照してください。
このようにどのスコアリングにおいても臨床的スペクトラム(臨床的な感覚としての抗菌薬スペクトラム)とのギャップが存在することは否めません。しかし、“抗菌薬スペクトラムの定量化”という点では画期的であり、各医療機関における抗菌薬適正使用のモニタリング・パラメーターとして応用可能だと考えています。私の所属する岡山大学病院でもAST(抗菌薬適正使用支援チーム)の活動指標にASCスコアを取り入れて検討を始めたところです。皆様のご施設でも導入してみてはいかがでしょうか?
【文献】
[1]Madaras-Kelly K, Jones M, Remington R, Caplinger C, Huttner B, Samore M. Description and validation of a spectrum score method to measure antimicrobial de-escalation in healthcare associated pneumonia from electronic medical records data. BMC Infect Dis. 2015;15:197.
[2]Gerber JS, Hersh AL, Kronman MP, Newland JG, Ross RK, Metjian TA. Development and application of an antibiotic spectrum index for benchmarking antibiotic selection patterns across hospitals. Infect Control Hosp Epidemiol. 2017;38:993–7.
[3]Yarrington ME, Wrenn RH, Spivey J, Sarubbi C, Anderson DJ, Moehring RW. Measuring empiric antibiotic spectrum-A journey through space and time. Infect Control Hosp Epidemiol. 2023;44:565–9.
[4]Ilges D, Ritchie DJ, Krekel T, Neuner EA, Hampton N, Kollef MH, et al. Assessment of antibiotic DE-escalation by spectrum score in patients with nosocomial pneumonia: A single-center, retrospective cohort study. Open Forum Infect Dis. 2021;8:ofab508.
[5]Kakiuchi S, Livorsi DJ, Perencevich EN, Diekema DJ, Ince D, Prasidthrathsint K, et al. Days of antibiotic spectrum coverage: A novel metric for inpatient antibiotic consumption. Clin Infect Dis. 2022;75:567–76.
[6]Higashionna T, Manabe Y, Hagiya H. Gaps between the days of antibiotic spectrum coverage (DASC) and clinical sense of antimicrobial spectrum. Diagn Microbiol Infect Dis. 2025;112:116839.

